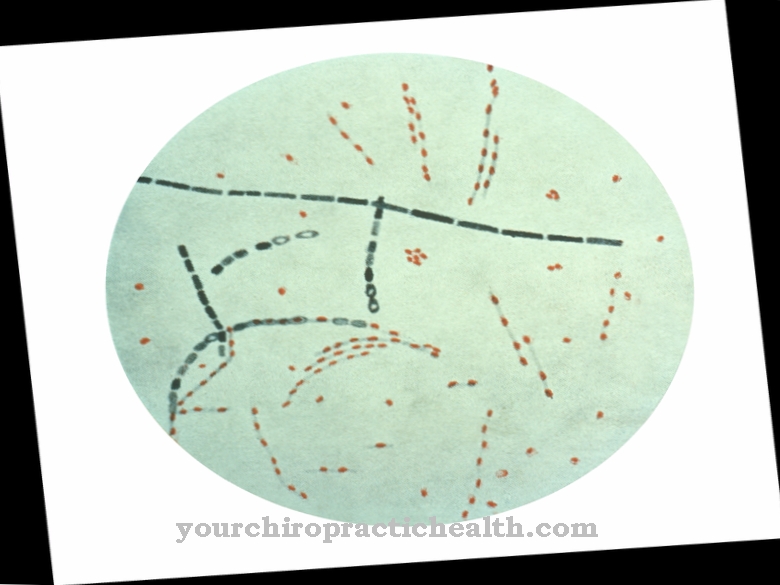
Clostridium difficile egy gram-pozitív, rúd alakú, kötelező anaerob baktérium a Firmicutes részlegből. Az endoszpóraképződés az egyik legfontosabb csíra-csíra, és az antibiotikumokkal összefüggő kolitisz előfordulásához vezethet, különösen klinikai körülmények között.
Mi a Clostridium bonyolult?
A Clostridium difficile rúd alakú, gram-pozitív baktérium, amely a Clostridiaceae családba tartozik. A C. difficile-t olyan fakultatív kórokozónak tekintik, amely életveszélyes vastagbélgyulladást (pszeudomembranoos vastagbélgyulladást) okozhat, különösen antibiotikumok szedése után. Ez teszi az egyik legrelevánsabb nosokomiális kórokozónak ("kórházi baktériumok"), mivel a széles spektrumú antibiotikumokat gyakran használják a kórházakban, és az antibiotikus gyógyszerekkel végzett terápia általában hosszabb.
A C. difficile az egyik kötelező anaerob baktérium, ezért nincs lehetősége aktív anyagcserére oxigéntartalmú (oxigén) környezetben. Még kis mennyiségű oxigén is mérgező lehet a baktériumra.
Ezenkívül az ilyen típusú Clostridia képes endoszpórokat képezni, amelyek nagyon ellenállnak a különféle környezeti hatásoknak. Ha a sejt súlyos stresszt érzékel, megkezdődik a spóraképződés szigorúan szabályozott folyamata (sporuláció). A sporuláció során a vegetatív sejt egy további sejtrekeszt képez, amely egyebek mellett egy nagyon stabil sejtburokkal védi az érett spórában lévő DNS-t és a fontos fehérjéket. A spóra az anyasejt meghalása után szabadul fel, és így biztosítja a sejt túlélését.
A perzisztencia ezen metabolikusan inaktív formája azt jelenti, hogy a stresszhatások, mint például a hő, az oxigén, az aszály vagy akár sok alkohol alapú fertőtlenítőszer is tolerálhatók, amíg a spóra kedvezőbb környezeti feltételek mellett visszatér vegetatív állapotba.
Előfordulás, eloszlás és tulajdonságok
A Clostridium difficile alapvetően az egész világon elterjed (mindenütt jelen van) és a környezetben fordul elő, főleg a talajban, a porban vagy a felszíni vízben. A C. difficile megtalálható az emberek és az állatok belekben is. Az összes felnőtt kicsit kevesebb, mint 5% -a hordozza a baktériumot leginkább észrevétlenül. Ezzel szemben a csírát az összes csecsemő kb. 80% -ánál találták, így valószínűleg az egyik első baktérium újszülött belek betelepítésére.
A kórházakban előforduló magas prevalencia súlyos probléma: a baktérium az összes beteg 20–40% -ában kimutatható, és sok beteg új kolonizációt tapasztal a C. difficile-vel is, de a tünetek nem alakulnak ki azonnal. A C. difficile fertőzések gyakorisága és súlyossága az utóbbi néhány évben növekedett. A nagyon ellenálló spórák, amelyek még sok más alkoholtartalmú fertőtlenítőszerrel szemben is ellenállnak, nagyfokú kitartást mutatnak a szennyeződésben, a porban, a ruházaton vagy a padlón. Ez a kórházakban a esetenként nem megfelelő higiéniával együtt hozzájárul annak gyors elterjedéséhez a betegek között.
Ez a magas elterjedési arány problematikusvá válik, ha figyelembe vesszük a C. difficile akut fertőzésének feltételeit. Egészséges embereknél a (vastagbél) természetes kórokozója nem patogén baktériumokkal (bél mikrobióta) védettséget jelent más, káros baktériumtípusokkal szemben.Az emberi gazdaszervezethez való alkalmazkodással és azzal kölcsönhatásba lépve ez a mikrobiota bizonyos mértékben korlátozhatja a nemkívánatos baktériumok növekedését. Normál bél-mikrobióta a Bacteroides, a Faecalibacterium vagy az Escherichia nemzetségbe tartozó baktériumokba, valamint a Clostridium fajokba tartozik, a Clostridium difficile nem tartozik ide.
Ha ezt a mikrobiótát részlegesen vagy teljesen elpusztítják antibiotikumokkal, akkor a C. difficile spórái a vastagbél anoxikus környezetében csírázhatnak és erősen szaporodhatnak.
Még ha az antibiotikumok szedése után a növekedés is az akut fertőzés leggyakoribb oka, idős vagy immunhiányos betegek is veszélyben vannak. Ezen túlmenően azokban a betegekben, akik protonpumpa-gátlókat szednek a gyomorsav szabályozására, fennáll annak a veszélye, hogy a baktériumot a gyomorsav nem öli meg, és bekerül a bélbe.
A C. difficile fertőzés általában súlyos hasmenést és vastagbélgyulladást eredményez. Ha a baktérium a széklettel visszajut az oxigéntartalmú környezetbe, akkor a sporuláció az oxigénterhelés miatt azonnal elindul. A kiválasztás és sporuláció után a spórákat a beteg így könnyen átviheti más betegekre, személyzetre vagy különféle felületekre. A betegség ebben az akut fázisában a legnagyobb a fertőzés és terjedés veszélye.
Itt megtalálja gyógyszereit
➔ Hasmenés kezelésére szolgáló gyógyszerekBetegségek és betegségek
A Clostridium difficile a fentiekben ismertetett körülmények között bélgyulladás speciális formáját (pszeudomembranoos vagy antibiotikumokkal összefüggő kolitisz) okozhatja. A tipikus tünetek közé tartozik a hirtelen hasmenés, láz, alsó hasi fájdalom, valamint a hasmenéssel kapcsolatos dehidráció és elektrolithiány. Enyhe formában enyhe pulpásos hasmenés fordulhat elő, súlyosabb esetekben életveszélyes gyulladás és az egész vastagbél duzzanata (mérgező megakolon), bél perforációja vagy vérmérgezés (szepszis) fordulhat elő.
Fontos, hogy az orvos megkülönböztesse a Clostridium difficile-t a többi lehetséges kórokozótól. Fontos mutatók olyan kockázati tényezők, mint az életkor, az immunszuppresszió, az antibiotikumok, a protonpumpa-gátlók vagy a gyulladásgátlók. A mikrobiológiai vizsgálatokkal és a C. difficile által termelt specifikus toxinok kimutatásával együtt megerősíthetik a diagnózist.
A toxinok a két fő C. difficile virulencia faktor közül a TcdA (toxin A) és a TcdB (toxin B). Ezek nagymértékben felelősek a bélszövetek károsodásáért, mivel vannak olyan törzsek, amelyek nem termelnek toxin A-t, ám ezek súlyos betegségekhez vezethetnek. Ezenkívül a tanulmányok kimutatták, hogy a toxin B a relevánsabb tényező, amelynek hatását az A toxin alátámasztja.
Mindkét toxin behatolhat a bél hámsejtjeibe, és megváltoztathatja a fontos szerkezeti fehérjéket (aktinok), valamint a jelző útvonalakat a sejtben (különféle GTPázok, amelyek részt vesznek az aktinváz felépítésében). Ennek eredményeként a sejtek elveszítik eredeti alakját (a sejt morfológiájának megváltozása), és a fontos intercelluláris kapcsolatok (szoros csomópontok) megsemmisülhetnek. Ez a sejtek halálához (apoptózishoz), a folyadékok szivárgásához vezet, és lehetővé teszi a toxinok vagy kórokozók behatolását a mélyebb szöveti rétegekbe, és tovább károsítják a nyálkahártyát. A sérült sejtek, valamint az immunrendszer sejtjei és a fibrinek képezik a tipikus pszeudomembránt, amelyet az endoszkópos diagnosztikában a C. difficile fertőzés kellően egyértelmű azonosításának lehet tekinteni.



.jpg)