A kifejezés gastroparesis A gyomor motilitásának rendellenességeire utal. A gyomor bénulása fájdalmat, émelygést vagy hányást okoz.
Mi a gastroparezis?

© bilderzwerg - stock.adobe.com
Gyomorparezis esetén a gyomormozgás korlátozott. A motilitási rendellenességek az emésztőszervek egészséges mozgási mintáinak rendellenességei. A gyomor izmai nagyrészt simaizmokból állnak. A gyomorbénulás esetén csökkent a motilitás. Ez azt jelenti, hogy a gyomor simaizmai már nem mozognak és összehúzódnak.
Így a gyomor mobilitása csökken, vagy akár teljesen megszűnik. Ennek a gyomorbénulásnak köszönhetően a gyomor ürítése megzavart. A kifejezés szintén megegyezik a gastroparezis fogalmával Gyomor atonia hasznosítani. Az atony valami lassúságot jelent, míg a parézis hiányos bénulás. A gyomorbénulásnak számos oka lehet.
Például, a bélrendszeri károsodás okozhatja a bénulást. A gyomorbénulás gyakran jelentős hatással van az érintett személyek életminőségére, és vészhelyzetben súlyos komplikációkhoz is vezethet. Különféle gyógyszereket használnak a gyomorbénulás kezelésére. A műtét vagy a mesterséges táplálás szintén lehetséges terápiás lehetőség.
okoz
A gastroparezis leggyakoribb oka a diabéteszes neuropathia. A diabéteszes neuropathia az idegek károsodása, amelyet az állandóan magas vércukorszint okoz. Ez a cukorbetegség egyik leggyakoribb másodlagos betegsége. Minden harmadik diabetes mellitusban szenvedő beteg szenved a perifériás idegek érzékeny rendellenességeitől.
A vegetatív idegrendszert azonban gyakran befolyásolják. Szabályozza számos szerv és többek között a gyomor aktivitását. Ha a gyomor izmainak idegei megzavaródnak vagy akár el is pusztulnak, a mozgékonyság súlyosan károsodik. Az enterális és autonóm idegrendszer károsodása autonóm neuropathia néven is ismert.
Az idegrendszert károsíthatják az autoimmun betegségek is. A károsodás gyulladásos vagy hormonális is lehet. Az örökletes betegségek, például az IV. Típusú örökletes szenzimotoros neuropathia gastroparesist okozhatnak. Az idegeket ritkábban károsítja alkohol vagy nikotin visszaélés vagy műtét. A legtöbb iatrogén gastroparesist vagotomia okozza.
A vagotomy egy gyomor- és nyombélfekély kezelésére szolgáló eljárás. A műtét során a tizedik koponyaideg, a vagusideg ágait levágják. Ennek csökkentenie kell a savas gyomor kiválasztódást. A piacon már elérhető nagyon hatékony protonpumpa-gátlók miatt a vagotomiát már nem gyakran végezzék el.
A gasztroparezis migrénrohamot is kísérhet. A pontos pathomechanizmusok itt még nem ismertek. A gyomorbénulás azonban nem csak idegkárosodás után jelentkezik. A gyomor sima izmai is felelősek a bénulásért. Sokféle izombetegség okozhat gyomorbénulást. Ide tartozik például a progresszív izomdisztrófia. Ebben a betegségben az izomgyengeség és az izom pazarlás áll az előtérben.
Tünetek, betegségek és tünetek
A gyomorbénulás tüneteit a káros ürítés okozza. A betegek étkezés után tele vannak. Hányingert szenved, és emészthetetlen ételeket hány. A betegek kevés étvágyúak, következésképpen fogynak.
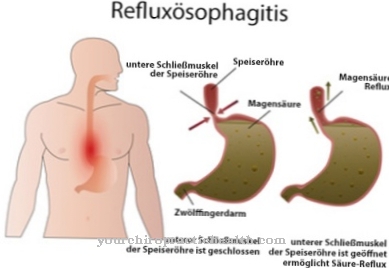
A reflux oesophagitis a gastroparesis gyakori szövődménye. Gyomorparezisben a gyomormirigy is megbénult. Ennek eredményeként a gyomor és a nyelőcső nincs eléggé elkülönítve egymástól. Az étel és a gyomorsav visszakerül a nyelőcsőbe. Különösen éjszaka, étkezés után vagy lehajláskor és a teher emelésekor a betegek lebontják a gyomornedvet.
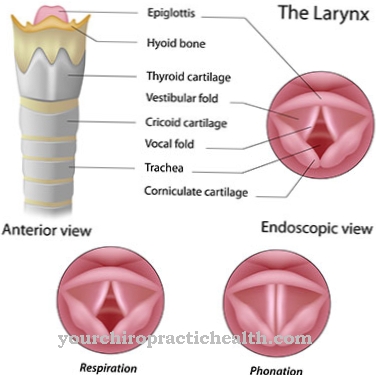
A gyomorsav irritálja a nyelőcső nyálkahártyáját, égő fájdalmat okozva a mellkas területén. Az irritáció a gége gyulladását is okozhatja (gyomor-gégegyulladás). A reflux oesophagitis másik jellemző tünete a krónikus köhögés. Ezt gyakran tévesen értelmezik asztmának.
diagnózis
Ha reflux oesophagitis gyanúja merül fel, gastroszkópiát kell végezni. A vizsgálat során az orvos egy speciális endoszkópot, úgynevezett gastroszkópot helyez be a gyomorba a nyelőcsőn keresztül. Az endoszkópot általában kamerával látják el, hogy az orvos közvetlenül a monitoron tudja megmérni a szervek állapotát. A gyomorbénulás úgy határozható meg, hogy meghatározzák a gyomor ürítési idejét. Ehhez oktánsavat és nátrium-acetátot használunk.
szövődmények
A gastroparezis során a gyomor zavart ürítése különféle komplikációkhoz vezethet. Eleinte a betegek erőteljes teltségérzetet éreznek, amely gyakran émelygéssel és hányással jár. Ez súlyos fogyáshoz vezethet.
Ha a gyomorbénulás hosszabb ideig fennáll, további gasztrointesztinális panaszok alakulhatnak ki, amelyek megerősítik a gastroparezis eredeti klinikai képét. Jellemző szövődmény a reflux oesophagitis, amelynek során az élelmiszer-összetevők és a gyomorsav visszatér a nyelőcsőbe. Ez rohamhoz vezet, különösen étkezés után vagy rakomány emelésekor.
Ha a reflux betegséget nem kezelik azonnal, akkor a torokban gyulladás alakulhat ki. A legrosszabb esetben a reflux oesophagitis tüdőgyulladássá alakulhat ki. Laringus fertőzések vagy krónikus köhögések gyakrabban alakulnak ki. A gastroparezis gyógyszeres kezelése során allergiák és intoleranciák fordulhatnak elő.
Az előírt prokinetikumok és antiemetikumok szív mellékhatásokhoz (szívritmuszavarok), izzadáshoz és fizikai nyugtalansághoz is vezethetnek. Az endoszkóppal történő kezelés ritkán okozhat sérüléseket a gyomor nyálkahártyáin. Ha parenterális táplálkozást kell kezdeni, további szövődmények léphetnek fel.
Mikor kell orvoshoz menni?
Ha fájdalmat észlel a mellkasi régióban, visszatérő hányingert vagy hányást, keresse fel orvosát. Ha a fájdalom fokozódik vagy elterjed, orvosra van szükség. Bármely fájdalomcsillapító kezelés elõtt konzultálni kell orvossal. Lehetnek más szövődmények vagy tünetek, amelyeket megelőzni kell. Ha az érintett személy puffadásban, étvágytalanságban szenved, vagy ha csökkent az étkezés, orvoshoz kell fordulni.
Súlyos fogyás vagy étkezési rendellenességek esetén orvosra is szükség van. Ha a bélmozgás során emészthetetlen étel észlelhető, ezt a megfigyelést orvosával kell megbeszélni. Ha a gég tünetei alakulnak ki, és érezhető változás észlelhető, ezt szokatlannak tekintik, és orvosi szempontból meg kell vizsgálni. Ha köhögés folytatódik, vagy légzési zaj lép fel, orvoshoz kell fordulni.
Ha van belső nyugtalanság, betegség vagy pszichológiai problémák merülnek fel, orvoshoz kell fordulni. Ha az érintett személy röviddel étkezés után folyamatos kellemetlen dudorral küzd, ezt ki kell vizsgálni. Ha az élelmiszermaradványokat rendszeresen szállítják vissza a nyelőcsőbe emeléskor vagy meghajlításkor, orvoshoz kell fordulni.
A környéken lévő orvosok és terapeuták
Kezelés és terápia
Újonnan diagnosztizált vagy gyengén fejlett gastroparezis esetén előbb táplálkozási tanácsot kell adni. A tüneteket, különösen a korai szakaszban, megfelelő folyadék- és létfontosságú anyagokkal lehet enyhíteni. Ezenkívül a betegeknek alacsony zsírtartalmú, kevés rosttartalmú ételeket kell preferálniuk. Az ételt naponta több kis étkezésre kell felosztani.
Prokinetikumokat és antiemetikumokat használnak gyógyszeres kezelésre. A prokinetikumok stimulálják a gyomor és a bél izmait, és így gyorsabban ürítik a gyomrot. A hányáscsillapítók a hányás központjában működnek, és elnyomják a hányást és az émelygést. Ezek azonban nem befolyásolják a gyomor motilitását. Mesterséges táplálkozásra lehet szükség súlyos vagy tartós paresis esetén.
A folyékony tápanyagokat egy cső segítségével juttatják a gyomorba vagy a vékonybélbe. A tápanyagokat parenterálisan is be lehet adni. Ehhez tápláló oldatot kell injektálni a beteg vénájába. Az parenterális táplálkozást akkor választják, ha az enterális táplálkozást nem tolerálják jól. Még ha az enterális táplálás révén sem elegendő energiát nem lehet biztosítani, akkor parenterális táplálkozást alkalmaznak.
Outlook és előrejelzés
Fontos szerepet játszik annak előrejelzésében, hogy a gasztroparezist egy másik betegség okozza-e, amely gyógyítható vagy könnyen kezelhető, vagy az oka visszafordíthatatlan. Ha az ok nem gyógyítható, az esetek többségében fennáll a gastroparezis. Ez a veszély akkor is fennáll, ha elméletileg lehetséges a kezelés, de a beteg megtagadja vagy nem követi a terápiát.Mindkét esetben előfordulhat, hogy a gastroparesis rosszabbodik.
Gastroparesis fordulhat elő cukorbetegség és más betegségek következtében. Ebben az esetben, ha a beteg megváltoztatja életstílusát, és az általános cukorbetegség jó irányítás alatt áll, akkor a prognózis javul. Azok a betegek, akik dohányznak és feladják ezt a függőséget, növelik a tünetek javulásának esélyét.
A diabéteszes gastroparezis úgy tűnik, hogy nem befolyásolja a halálozási arányt (Chang, Rayner, Jones és Horowitz, 2013). Összességében azonban a diabéteszes gastroparezis kezelését bonyolultnak tekintik. Ennek és a gastroparezis más formáinak kezelésére az orvosok gyakran javasolnak egy speciális étrend-tervet, amelynek célja a gyakori és a kis étkezés. A táplálkozási szakember segítheti az ajánlások gyakorlati megvalósítását.
megelőzés
A gastroparezis leggyakoribb oka a diabéteszes neuropathia. Ezt a cukorbetegek jól beállított vércukorszintje megakadályozhatja.
Utógondozás
A legtöbb esetben nincs különös nyomon követési lehetőség azok számára, akiket a gastroparezis szenved. A hangsúly a betegség orvosi kezelésére irányul a további szövődmények és panaszok megelőzése érdekében. Az öngyógyulás általában nem fordulhat elő, ezért nélkülözhetetlen az orvos kezelése.
Általában véve az egészséges életmód és a kiegyensúlyozott étrend nagyon pozitív hatással van a gastroparezis további lefolyására, és jelentősen felgyorsíthatja a gyógyulást. Az érintett személynek lehetőleg kerülnie kell a rostokat, és egészségesen kell étkeznie. Szintén szükséges gyógyszert szedni.
Az érintett személynek mindig gondoskodnia kell arról, hogy rendszeresen elvégezzék őket, figyelembe véve a más gyógyszerekkel való esetleges kölcsönhatásokat. A szülőknek gondoskodniuk kell arról, hogy a gyógyszert rendszeresen szedjék, különösen gyermekekkel. Egyes esetekben a rendszeres gyomorvizsgálatok hasznosak a már bemutatott gyomorkárosodások azonosítása és kezelése érdekében.
Nem lehet egyértelműen megjósolni, hogy az érintett személy várható élettartamát csökkentené-e a gastroparezis. Más érintett személyekkel való kapcsolattartás szintén hasznos lehet, mivel ez olyan információcseréhez vezet, amely sokkal könnyebbé teheti a mindennapi életet.
Ezt megteheted magad is
Gyomor-bénulás esetén határozottan orvoshoz kell fordulni. Az orvosi terápia néhány önsegítő intézkedés és otthoni gyógymód segítségével támogatható.
Mindenekelőtt az étrendet hozzá kell igazítani a betegséghez. A magas zsírtartalmú élelmiszereket minden áron el kell kerülni, mivel ezek az élelmiszerek lelassítják az emésztőrendszert. Az alacsony zsírtartalmú alternatívák, például a sovány hús, az alacsony zsírtartalmú tej, a túró, a tojásfehérje és a joghurt jobb.
Általában egy kiegyensúlyozott, alacsony rosttartalmú étrend sok hal, tofu, fehér kenyér és konzerv zöldségek mellett ajánlott. Ezek az ételek tisztíthatók és fogyaszthatók az emésztés felgyorsítása érdekében. Ha nem akar szilárd ételek nélkül, minden harapást jól meg kell rágnia, és sok vizet inni. A fehérjerázók, tiszta levesek és húslevesek, valamint az elektrolitokban gazdag italok szintén bebizonyították értéküket.
Kipróbált és bevált otthoni gyógyszer a gyömbértea. Az egészséges gyógygyökér elősegíti a gyomornedv képződését és támogatja a bélműködést. A borsmenta tea ugyanolyan hatékony, pihenteti a gyomor izmait és elősegíti az epetermelést.
Ezen étkezési intézkedések mellett a betegeknek naplóba kell rögzíteniük a panaszok kiváltó okait. Ily módon megfelelő táplálkozási tervet lehet összeállítani egy táplálkozási szakemberrel.

.jpg)





.jpg)



.jpg)