Alatt pulmonális hipertónia vagy. Pulmonális hipertónia alatt a tüdő artéria (tüdő artéria) átlagos nyomásának 20 mmHg feletti növekedését értjük. A legtöbb esetben a pulmonális hipertónia az elsődleges mögöttes betegség másodlagos komplikációjaként jelentkezik.
Mi az a pulmonalis hypertonia?

© elvira vásár - stock.adobe.com
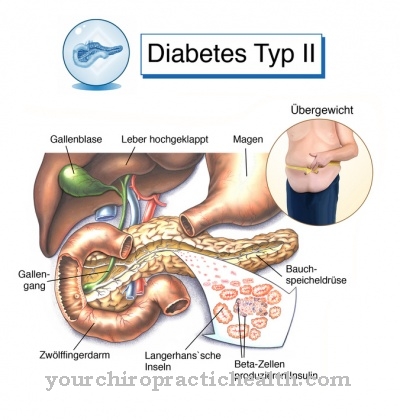
Mint pulmonális hipertónia (pulmonális artériás magas vérnyomás vagy pulmonális magas nyomás) egy olyan betegség, amelyhez társul az átlagos tüdő artériás nyomás (nyugalomban meghaladja a 20 mmHg-ot meghaladó) és az érrendszeri ellenállás növekedése, és sok esetben jobb szívelégtelenséghez vezet.
A pulmonális hipertónia jellegzetes tünetei a súlyosan korlátozott teljesítmény, légszomj, fáradtság, keringési rendellenességek, angina pectoris, perifériás ödéma (vízvisszatartás), cianózis (a bőr kék elszíneződése) és Raynaud-szindróma (csökkent lábujjak és ujjak véráramlása).
Alapvetően különbséget kell tenni a krónikus és az akut pulmonalis hypertonia között. Míg az akut pulmonális hipertóniát a tüdőkeringésben lévő erek ideiglenes összehúzódása jellemzi, például túlterhelés következtében, a krónikus pulmonális hipertónia hosszú távon a pulmonalis érrendszeri izmok hipertrófiájához (méretnöveléshez) vezet, amely később kötőszövetté alakul, és ezáltal szklerózishoz (edzés) is az erek rugalmassága csökken. A pulmonális hipertónia ebben a szakaszában az oxigénfelvétel tartósan és visszafordíthatatlanul nehéz.
okoz
A pulmonális hipertónia gyakran korrelál a különböző betegségekkel.
Sok esetben a pulmonális hipertóniát primer betegségek, például krónikus obstruktív tüdőbetegség (COPD) okozzák, a súlyos nikotinfogyasztás, tüdőemfémia, tüdőfibrózis, iteratív tüdő (mikro) embolia (hirtelen pulmonalis artéria elzáródás), asztma, AIDS, alvási apnoe szindróma (légzési leállás alvás közben), Sarlósejtes vérszegénység vagy veleszületett szívhibák (másodlagos pulmonális hipertónia).
Ritka esetekben a pulmonalis hypertonia autonóm betegségként jelentkezik, bár a konkrét ok általában megmagyarázhatatlan (idiopátiás vagy primer pulmonalis hypertonia).
Ismert azonban, hogy az elsődleges pulmonális hipertóniában szenvedők egyre inkább bizonyos vasokonstriktorakat (az erek összehúzódását elősegítő anyagokat) választanak ki, például endotelint vagy tromboxánt és / vagy megnövekedett szerotoninszintet mutatnak, ugyanakkor csökkent a prosztaciklin és a salétrom-oxid szintézise. Ezenkívül egyes embereknél a pulmonális hipertónia orvosilag is kiváltható.
Tünetek, betegségek és tünetek
A pulmonális hipertónia nem mindig tünetekkel kezdődik. Végül, a betegség előrehaladtával, egyértelmű jelei lesznek a súlyos betegségnek. A tüdőben az oxigénhiány kezdetben a fizikai és mentális teljesítmény csökkenéséhez vezet. A pulmonális hipertónia kimerültséghez, fáradtsághoz és érzéstelenséghez is vezet.
Az emberek karcsúnak érzik magukat, és szokatlan mellkasi fájdalom vagy lábak duzzanatuk van. Külsőleg a bőr és az ajkak kékes elszíneződése is jelentkezik, együtt zsibbadással és hideg érzékenységgel a végtagokban. Az oxigénellátás hiánya keringési problémákat okozhat, például szédülést, keringési rendellenességeket és szívdobogást.
A betegség előrehaladtával szívritmuszavarok alakulnak ki. Ezek időnként szívroham vagy csökkent teljesítmény formájában észlelhetők. A növekvő szívterhelés miatt kialakulhat a jobb szívgyengeség, amely csökkenti a várható élettartamot, és általában az életminőséget is korlátozza.
Ha a pulmonalis hypertonia továbbra is progresszív, a beteg meghalhat belőle. Fennáll a szervkárosodás és a szívroham veszélye. Általában a pulmonális hipertónia különféle betegségek kialakulását támogatja. Ezután stroke, osteoarthritis, fekélyek és neurológiai rendellenességek léphetnek fel, amelyek tünetekkel és panaszokkal is társulnak.
Diagnózis és természetesen

A mellkas röntgen vizsgálata (mellkasi röntgen) lehetővé teszi a pulmonális hipertónia. A diagnózist szívkatéter vizsgálattal vagy Doppler echokardiográfiával erősítik meg, amelynek során meg lehet határozni a pulmonális artériás vérnyomást.
A legalább 25 mmHg értéket nyilvánvalónak, 21 és 24 mmHg közötti értéket latens pulmonalis hypertonianak nevezik. A szérumban a megnövekedett BNP-érték (agyi natriuretic peptid vagy B típusú natriuretic peptid) további szívelégtelenségre utal. Az egyes személyek ellenálló képességét egy 6 perces sétányteszttel rögzíthetjük a pulmonális nyomás mérésével. A pulmonális hipertónia előrejelzése általában rossz.
Ha a pulmonális hipertónia meghaladja a 30 Hgmm-t, akkor az ötéves túlélési arány csak 30 százalék, és rosszabbodik, ha a jobb szívelégtelenség rosszul fordul elő. Kezeletlen kezelés esetén a pulmonalis hypertonia várható élettartama három év, a megállapítások alapján.
szövődmények
A tüdő- vagy pulmonális artériás hipertóniát (PAH) öt különféle osztályra osztják, a betegség okától függően. Mind az öt osztály közös, hogy ha nem kezelik, akkor a betegség jelentős szövődményekhez és tünetekhez vezet, amelyek általában nem visszafordíthatók. A betegség korai diagnosztizálása a korai célzott terápia következményeként nyújtja a gyógyulás legjobb esélyét.
Az elsődleges vagy idiopátiás PAH-knak, amelyek esetében nem találnak kiváltó tényezőt, általában az a, hogy a pulmonális hipertóniát általában megnövekedett vasokonstriktorok koncentrációja kíséri, és ezzel egyidejűleg csökken azoknak a hormonoknak a koncentrációja, amelyek az erek kiszélesedését idézik elő (értágítás). Ha az elsődleges vagy idiopátiás PAH tüneteit nem sikerül sikeresen kezelni, fokozatosan alakulnak ki súlyos szövődmények, amelyek előrehaladása a pulmonális hipertónia súlyosságától is függ.
Az artériás pulmonális vérnyomás értéke 25 mm Hg feletti nyilvánvaló PAH-nak felel meg, rossz prognózissal. A 21 és 24 mm HG közötti nyomásértékek latens pulmonalis hypertonia. Ha a jobb oldali szívelégtelenséget, amelyet ezekben az esetekben gyakran megfigyelnek, szövődményként adják hozzá, akkor a túlélés előrejelzése rossz, kivéve ha a szív-tüdő átültetés útja nyitva van.
A szívelégtelenség nemcsak a teljesítmény egyértelműen észlelhető csökkenése, hanem bizonyos laboratóriumi értékek révén is észlelhető. Az emelkedett BNP értékeket (Brain Natriuretic Peptides) a szívelégtelenség mutatójaként sorolják be.
Mikor kell orvoshoz menni?
Az ilyen típusú tüdőt mindig orvosnak kell kezelnie. Kezelés nélkül különféle szövődmények léphetnek fel, amelyek a legrosszabb esetben halálosak lehetnek az érintett személyek számára. Az ilyen típusú tüdő korai kezelése mindig nagyon pozitív hatással van a betegség további lefolyására. Ezután orvoshoz kell fordulni, ha az érintett személynek egyértelmű tünetei vannak az elégtelen oxigénellátásról. A bőr kékká válhat, és az érintett személynek gyorsan lélegeznie kell, és fáradtá válik.
A kimerítő tevékenységeket már nem lehet tovább folytatni. Ezenkívül a vérkeringés zavara jelzi ezeket a tüdőket, és meg kell vizsgálni, ha nem önmagukban mennek el. Az érintettek gyakran szédülést vagy zsibbadást szenvednek az egész testükben. A stroke kockázata szintén jelentősen megnő, így az érintett személy rendszeres vizsgálatoktól függ.
Mindenekelőtt a tüdőt egy általános orvos ismeri fel. A további kezelés azonban mindig a tünetek pontos súlyosságától függ, és ezt szakember végzi. Ez korlátozhatja a beteg várható élettartamát is.
Kezelés és terápia
A terápiás intézkedések egyre irányulnak pulmonális hipertónia a legtöbb esetben az alapbetegség kezelésére. Ezen túlmenően, a stádiumtól függően, a betegséget gyógyszeres kezeléssel kezelik.
Az endotelin receptor antagonista boszentán vagy a prosztaciklin analóg epoprostenol javasolt a III. Stádiumú pulmonális hipertónia esetén. Egyes esetekben a szildenafil (PDE-5 inhibitor), az iloprost (prosztaciklin analóg), valamint a treprostinil és a beraprost is felhasználásra kerülnek. Ha a betegség már a IV. Stádiumban van, akkor elsősorban az epoprostenolt használják, majd a boszentánt, a treprostinilt, az alpostadilt és az intravénás iloprostot.
Ha a vazoreaktivitási teszt pozitív (válasz az értágító salétrom-oxidra), kalciumcsatorna-blokkolók, például diltiazem vagy nifedipin alkalmazhatók. Szükség esetén, ha a konzervatív intézkedésekre nem reagálnak, atrioseptostómiát lehet jelezni, amelyben mesterséges kapcsolat létesül a szív két pitvarja között. Ha a pulmonális hipertónia már nyilvánvaló, a kezelés általában csak palliatív lehet (a tünetek enyhítése) vagy átültetés részeként (tüdő vagy szív-tüdő átültetés).
Emiatt a veleszületett szívhibával rendelkező gyermekeket a lehető legkorábban műtötték meg, hogy megakadályozzák a pulmonalis hypertonia kialakulását. Az intrakardiális trombózis elkerülése érdekében további antikoaguláció (vérkoagulációs gátlás) indikációja javasolt. Egyes esetekben a hosszú távú oxigénterápiát is alkalmazzák a tünetek enyhítésére, míg a vizelethajtókat és a digitalikot a jobb szívelégtelenség kezelésére használják. Ezenkívül pulmonális hipertónia esetén a túlsúly esetén a dohányzás abbahagyása és a súlycsökkentés ajánlott.
megelőzés
Egy pulmonális hipertónia korlátozottan megelőzhető. A tüdő hypertoniát okozó alapbetegségek következetes kezelése csökkenti a megnyilvánulás kockázatát. A nikotinfogyasztástól való tartózkodás megelőzheti a krónikus obstruktív tüdőbetegségeket és ennek megfelelően a pulmonális hipertóniát.
Utógondozás
Pulmonális hipertónia esetén mind okozati, mind tüneti nyomon követést kell biztosítani. Az okozati nyomon követés fontos a betegség krónikusvá válásának elkerülése érdekében. Krónikus pulmonális hipertónia esetén csak tüneti kezelés lehetséges. Bizonyos esetekben tüdő- vagy szívátültetésre lehet szükség.
Az oxigénkezelés ajánlott a magas tüdőnyomás és az oxigénhiány miatt. Ez segít enyhíteni a tüneteket és javítani az érintettek életminőségét. Ezenkívül gyógyszerek segítségével csökkent a pulmonális érrendszeri ellenállás. Erre a célra az ereket kitágító aktív anyagokat, például foszfodiészteráz inhibitorokat használják.
A gyengült szív támogatására gyógyszereket is felírnak. Diuretikumokat vagy digitalis készítményeket használnak itt. A betegség után kerülni kell az erőteljes testmozgást, mivel ez kockázatot jelent a szív vagy a tüdő további károsodására. Fontos továbbá az egészséges táplálkozás és a szakmai irányítás mellett végzett könnyű edzés.
Más megközelítéseknek magukban kell foglalniuk a nikotin és alkohol elhagyását, valamint az elhízás elkerülését. Alapvető fontosságú a szakemberek által rendszeres időközönként végzett ellenőrzések. Ezek középpontjában a tüdő- és szívelégtelenség ellenőrzése, valamint a gyógyszeres kezelés szükség esetén történő módosítása áll. A pulmonális hipertónia előrejelzése általában negatív, de számos tényezőtől függ, például a kiváltó októl és a szív azon képességétől, hogy alkalmazkodjon a megnövekedett nyomáshoz.
Ezt megteheted magad is
Mindenekelőtt az érintett betegeknek meg kell tudniuk orvosukkal, hogy miként alakult ki a pulmonalis hypertonia vagy a pulmonalis hypertonia. Ha vannak olyan betegségek, amelyek tüdő hypertoniához vezettek, akkor ezeket kezelni kell. Ha a pulmonális hipertóniát gyógyszeres kezelik, a gyógyszert meg kell cserélni.
Mindenesetre fontos ezt a betegséget és tüneteit komolyan venni, különben a pulmonális hipertónia rossz prognózisa van. Az orvos által felírt gyógyszert be kell venni. A dohányzás tabu a pulmonalis hypertoniában szenvedő betegek számára. Ha lehetséges, vidéki térségekbe kell költözniük, amelyek kevesebb részecskéket tartalmaznak. A finom porszűrők otthoni használata is enyhíthet az érintett személyek számára.
Mivel a pulmonális hipertóniában szenvedő betegek hajlamosak a trombembolia kialakulására, olyan vénás gyakorlatokat kell mutatni nekik, amelyek megakadályozzák a trombózist. A váltakozó zuhany és a futóvíz szintén ajánlott intézkedés. Ezenkívül a betegeknek nem szabad túl sokáig állniuk vagy ülniük, hanem a képességeikkel összhangban a lehető legnagyobb mértékben mozogniuk. Javasolt, hogy elegendő mennyiségű folyadék legyen naponta két-három liter víz vagy gyógytea. Az ásványvíznek kevés nátriumot kell tartalmaznia.
További segítséget nyújtanak az önsegélyhez az önsegítő csoportok, amelyek fel vannak sorolva a tüdő magas nyomású információs központban (www.lungenhochdruck-infocenter.de/services/selbsthilfegruppen.html).

.jpg)
.jpg)
.jpg)